ブログ
透析室ニュース
第70号 平成30年12月8日発行
「初冬」

エルニーニョ現象のためでしょうか、11月~12月になってもここまで暖かい日が続いてきましたが、そろそろ今週より寒い冬らしい日もみられるようです。
皆様、体調はいかがでしょうか。今週初めより四国中央市でもインフルエンザや感染性胃腸炎にかかる人が少しずつ増加してきています。暖かくして過ごし外出時にはマスクを着用し帰宅後にはうがい、手洗いをしっかり行って感染症の予防に努めましょう。
冬になると空気が乾燥して湿度が低下し気温も下がるため、汗(不感蒸泄)をかくことも少なくなり、透析患者さんは透析間の体重が増加しやすくなります。このため冬は水分の制限に気をつけなければなりませんし、便秘もしやすくなります。そこで今回の透析室ニュースでは、「便秘との上手な付き合い方」と「飲水の工夫」についての話題をとりあげてみましたので、しっかり読んで日常生活の参考にしていただければ幸いです。
理事長 溝渕 正行
便秘について~便秘と上手に付き合いましょう~
副院長 溝渕 剛士
今回は透析患者さんの悩みの中でも非常に多い便秘について考えてみようと思います。透析を長く続けられている患者さん、また最近になり透析を開始された患者さんに関わらず便秘症状に悩まれている方が非常に多いかと思われます。
また、特に透析患者さんは、
①水分制限やカリウム制限など食事内容の制約があるため、食物繊維に富む野菜類や乳製品・豆類などが十分に取れない
②運動が十分には出来ない、または糖尿病疾患のために大腸の蠕動運動自体が弱い、腹筋が低下しているために気張れない(心臓の負荷になるため気張ってはいけない)
③透析に関連する薬(特にカリウム低下作用のある薬剤や一部のリン吸着剤)による影響
などの理由から便秘で悩まれている患者さんが一般の方より多い状況であります。
実は2017年から便秘治療が大きく変わってきております。2018年4月以降にはテレビCMで「便秘薬には刺激性と非刺激性があるのをご存知ですか」と女優の菊川怜さんが出演しているのを見られた方も多いかと思います。
便秘治療においては、ラキソベロン錠以来32年ぶりに便秘における新薬の発売、またこれまでで初めて「慢性便秘症診療ガイドライン」が2017年10月に取りまとめられました。当院でもアミティーザやリンゼス、グーフィスなどの新たな便秘内服治療を既に開始しておりますが、この新しいガイドラインを通して各便秘治療薬の「正しい服用法」を患者さんに理解していただきたいと思います。なお、今回は便秘に対する薬剤について解説しますが、便秘に対する食事療法につきましては当院管理栄養士に質問いただければお答えいたしますので透析室スタッフに声をかけてください。
一言で「便秘」と言っても、患者さんによって便の状態は異なります。そのため、最近便秘だと思う患者さんは、<ブリストル便形状スケール>type l~7の状態でご自身の便の状態を知らせていただければ非常に分かりやすく治療をする我々も助かります。
便秘薬には大きく分けて、①刺激性下剤 ②非刺激性下剤の2種類があります。
従来、国内の透析患者さんの内服治療では、①刺激性下剤しかありませんでした。
① 刺激性下剤(プルゼニド,ラキソベロン,ヨーデルS,アローゼン)
上記薬剤を内服すれば比較的すぐに排便が有り、どうしても継続して内服したがる患者さんも非常に多いです。しかし現在、長い目でみれば刺激性下剤の長期間の継続内服は依存性・耐性(連用すると次第に効かなくなる)が多く、また大腸メラノーシスといって腸粘膜が黒色になり腸運動が非常に低下することが知られています。こうなると便秘薬の量はどんどん増え、ついには多量の抗便秘薬(下剤)を内服しても便は出ず、「浣腸しないと全く便が出ない」という状況になり得ます。
※これらの刺激性下剤は内服すれば内服する程、腸を弱らせ、ついには便秘薬無しでは自力で排便する事が出来なくなり、その結果、より治りにくい便秘症になります。すると次第に便秘薬も効かなくなり、使用量も増え、中毒的な症状を引き起こします。大事なのは今すぐに便を出す事ではなく、便を軟らかくし「便を出せる準備をしておく」事であります。そのため現在もプルゼニド・ラキソベロン・ヨーデルなど上記内服薬を定期処方で内服されている患者さんは、便秘薬の見直しを行って、変えていった方がいいかと思われます。
② 非刺激性下剤(アミティーザ, リンゼス,グーフィス,マグミット)
ブリストルスケール1~3の硬便気味で、“いきむ”事の多い方は、上記②の内服薬を中心に便を軟らかくし決して“いきむ”ことのない“自然な排便”を目指されるべきだと思われます。それぞれ内服方法が少し異なりますので下記に記載しますが、いずれも1日2カプセル(錠)以上は内服しないでください。
アミティーザ
排便作用は一番強いが、時折内服後に悪心・嘔吐症状あり。
1日1回1カプセルを食後に、または1日2回(朝夕食後)1回1カプセルを内服します。(1回に2カプセル飲むことはしないでください。)
リンゼス
排便作用は中等度、悪心・嘔吐症状はアミティーザよりは少ない。
1日1回1錠を食前に、または1日1回2錠を食前に内服します。
グーフィス
排便作用は一番マイルドであるが、副作用はほとんどない。
1日1回1錠食前に、または1日に1回2錠を食前に内服します。
マグミット
便を軟らかくする作用は適度で丁度いいが、近年Mg(マグネシウム)製剤の長期継続内服による高マグネシウム血症・死亡例も相次いでいる事から、2015年12月厚生労働省より注意喚起がなされている薬剤であり、可能であれば透析患者さんはあまり続けて内服しない方が賢明だと思われます。
少し余談ですが、先ほど述べた「トイレでいきまない」事は非常に大切な事です。
排便時にいきむ事は、重いものをぐっと持ち上げる事と同じ事です。運動をすれば血圧が上昇すると同時に心拍数も上がりますが、「いきむ」時には血圧だけが上がり心拍数は上がりません。また高齢な方が排便時にいきむと、収縮期血圧は約30mmHg上昇することも知られております。この血圧だけ上がるという状態は心臓と血管に負担をかけ、心筋梗塞・心不全やくも膜下出血を含む脳出血の原因となることが知られております。そのためトイレでの突然死などが起こる原因になります。そのため今後は特に「トイレでいきまない」ように意識し、「自然な排便」が出来るように努めてください。
では便秘にはどういった薬剤の飲み方が一番ベストなのでしょうか?
基本的には患者さんの便の状態に応じて、上記②の非刺激性下剤を中心に個々の内服方法で継続内服(毎日、もしくは透析日の透析後のみ週3回、非透析日のみ)をする。
それに加えていつもより便の状態が非常に出にくくお腹が張ってきた時のみ、①の刺激性下剤を頓服で内服するといった内服が非常に理想的ではないかと思われます。
飲水の工夫・飲み物のカリウムとリン
管理栄養士 飛鷹 佳枝
お茶やコーヒーなどの嗜好飲料は、喉の渇きを潤すだけでなく、味や香りで心も満たしてくれます。透析間体重増加をできるだけ少なく、カリウム、リンを上手にコントロールしながら、好みの飲み物を楽しむためにはどうしたらよいでしょう。
①「1日の配分」を決めましょう。会食などで飲水量が増えるとわかっているときは前後で調整すると、体重増加を防ぐことができます。
②水分の多い食品(麺類、カレー、鍋物、お粥、雑炊、汁物、果物、ゼリー、アイスなど)を控えましょう。
③水分の少ないメニュー(例えば、お粥よりご飯やパン、かけうどんよりも焼うどん)や、水分が減る調理法(焼く、炒める、揚げる)にすると、飲水量にゆとりができます。
④喉が渇いて飲み過ぎないために、食塩は摂り過ぎないようにしましょう。
⑤カリウム、リンの含有量を理解して、たまに飲むとしても1回の量は100㎖ までにしましょう。
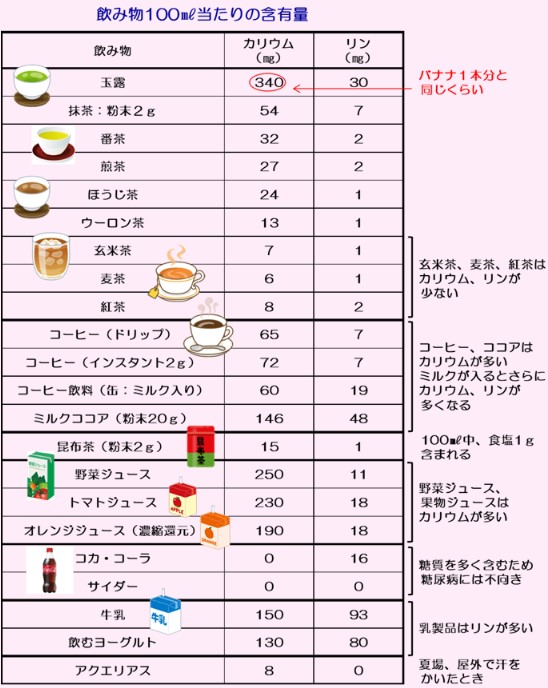
※市販の飲料は種類が多く、好みもいろいろです。カリウム、リンは成分表示の義務付けがないため、含有量は記載されていないことが多く、メーカーのホームページや問い合わせで確認しなければわかりません。表示がないからといって含まれていないとは限りません。
